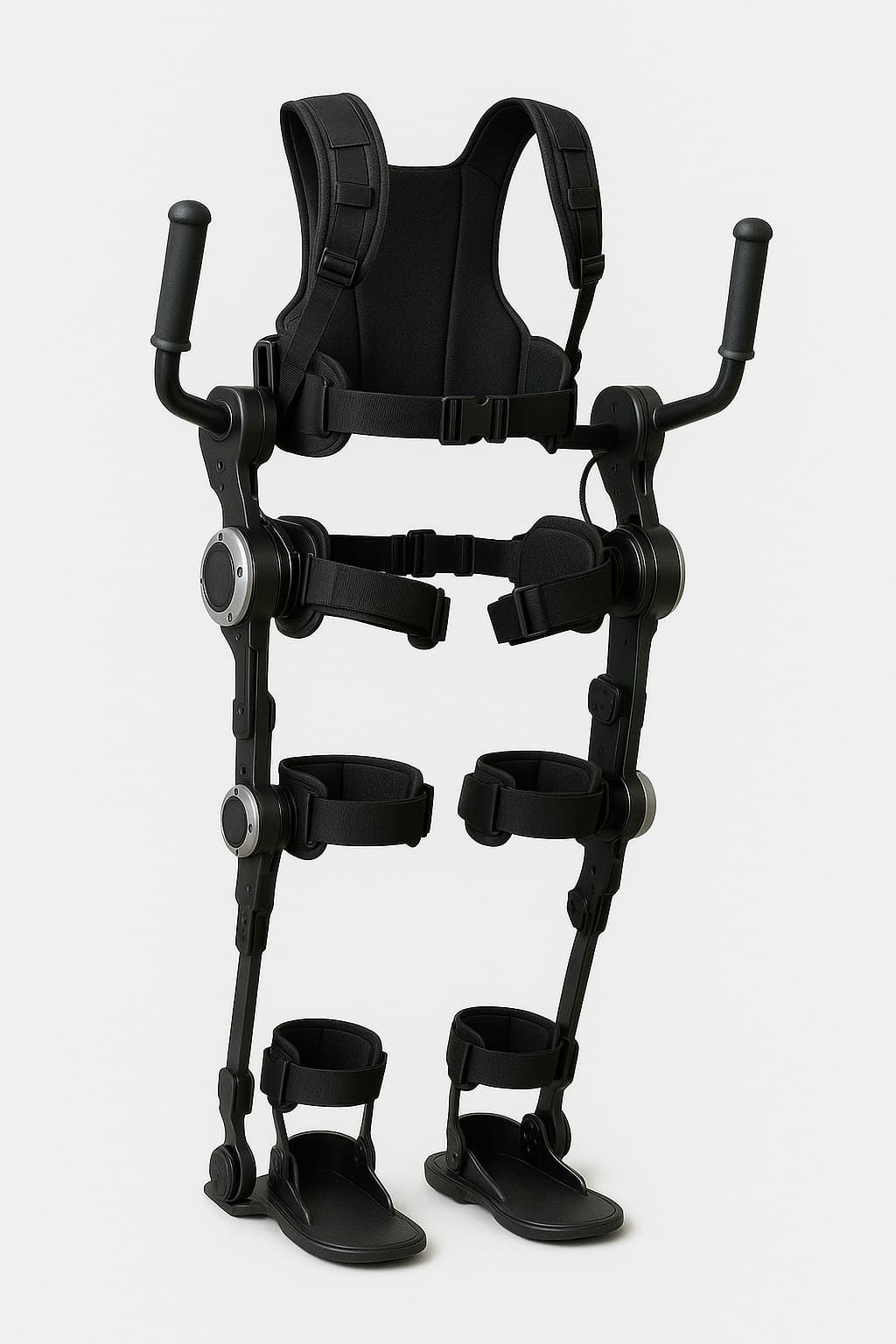
Egzoszkielet rehabilitacyjny to zewnętrzna, zrobotyzowana konstrukcja, którą zakłada się na ciało pacjenta, aby wspomagać lub całkowicie zastępować jego ruch. Choć jeszcze niedawno takie rozwiązania kojarzyły się z filmami science-fiction, dziś są realnym narzędziem rehabilitacyjnym stosowanym w wielu ośrodkach na świecie. Ich działanie opiera się na inteligentnych algorytmach, zestawie czujników i napędów reagujących na próbę wykonania ruchu. W praktyce oznacza to, że osoba po udarze, urazie rdzenia czy długotrwałym unieruchomieniu może znowu postawić krok – często szybciej, niż byłaby w stanie dzięki samej tradycyjnej terapii. Egzoszkielety nie są jednak „robotami do chodzenia”, ale narzędziem, które ma nauczyć ciało pacjenta koordynacji, aktywizacji mięśni i świadomego przenoszenia ciężaru.
Jak działa egzoszkielet – inteligentna asysta krok po kroku
Egzoszkielet przypomina lekką, segmentową konstrukcję otaczającą nogi, biodra, a czasem również tułów. W środku ukryte są siłowniki i silniki elektryczne, które poruszają poszczególnymi elementami stawu, a czujniki na bieżąco analizują ustawienie nóg i zamiar wykonania ruchu. W praktyce wygląda to tak: pacjent wstaje w urządzeniu (często z asekuracją terapeuty), a gdy inicjuje krok lub przeniesie ciężar ciała, egzoszkielet „wyczuwa” to i wykonuje ruch razem z nim. Dla fizjoterapeuty oznacza to możliwość pracy z pacjentem w pionie, nawet gdy jego własna zdolność chodu jest bardzo ograniczona. Systemy oprogramowania pozwalają dobrać poziom wsparcia – od pełnej pomocy, aż po tryb, w którym urządzenie tylko lekko koryguje jakość ruchu. Dzięki temu można stopniowo zwiększać trudność i działać w kierunku odzyskania samodzielności.
Kiedy egzoszkielet jest stosowany – praktyczne wskazania terapeutyczne
Egzoszkielety nie są rozwiązaniem dla wszystkich pacjentów, ale w określonych przypadkach mogą odgrywać ogromną rolę w procesie powrotu do sprawności. Najczęściej używa się ich u osób po urazach rdzenia kręgowego, w przebiegu schorzeń neurologicznych (takich jak udar mózgu, stwardnienie rozsiane czy mózgowe porażenie dziecięce), a także w ortopedii – po długim unieruchomieniu, operacjach rekonstrukcyjnych czy poważnych urazach nóg i miednicy. Wprowadzenie nauki chodu z pomocą egzoszkieletu pozwala na bezpieczną pionizację, zwiększenie obciążenia kończyn, aktywizację mięśni oraz stymulowanie wzorców ruchowych, które mogły zostać utracone lub zaburzone. W wielu ośrodkach wykorzystuje się go również w pracy z pacjentami z zaburzeniami równowagi czy znaczną asynergią ruchu – egzoszkielet pomaga im wykonać krok w sposób kontrolowany, nieprzeciążający stawów.
Przeciwwskazania – kiedy z egzoszkieletu lepiej nie korzystać
Choć technologia robi ogromne wrażenie, nie każdy pacjent może z niej skorzystać. Przeciwwskazaniami są między innymi niestabilne złamania, aktywne infekcje, ciężkie choroby układu krążenia, znaczne deformacje kostne uniemożliwiające prawidłowe dopasowanie urządzenia czy ostry ból uniemożliwiający obciążanie kończyn. Problemem może być również zbyt duża sztywność stawów lub przykurcze, które nie pozwalają na bezpieczne ustawienie nóg w urządzeniu. W przypadku pacjentów neurologicznych ważna jest ocena funkcji poznawczych – egzoszkielet wymaga współpracy, reagowania na polecenia i utrzymywania uwagi. Z tego powodu każdorazowo o włączeniu takiej terapii decyduje fizjoterapeuta i lekarz, biorąc pod uwagę nie tylko korzyści, ale też bezpieczeństwo.
Egzoszkielet w badaniach – naukowe dowody na skuteczność
Skuteczność egzoszkieletów w rehabilitacji nie wynika wyłącznie z obserwacji klinicznych, ale również z rosnącej liczby badań naukowych. Jedna z większych meta-analiz opublikowana w „Frontiers in Neurorobotics” wykazała, że pacjenci po udarze korzystający z egzoszkieletów osiągają wyraźnie lepsze wyniki w zakresie reedukacji chodu w porównaniu z tradycyjną terapią, zwłaszcza we wczesnej fazie rekonwalescencji. Inne badanie, przeprowadzone na grupie pacjentów po urazie rdzenia kręgowego (Journal of NeuroEngineering and Rehabilitation), pokazało poprawę siły kończyn dolnych oraz zwiększenie czasu możliwego stania i chodzenia w ramach sesji terapeutycznych. Istnieją również prace potwierdzające pozytywny wpływ egzoszkieletów na parametry krążeniowe – w tym poprawę wydolności układu sercowo-naczyniowego dzięki systematycznej pionizacji i aktywnemu chodu. Coraz częściej podkreśla się także rolę neuroplastyczności – egzoszkielet, dzięki precyzyjnemu prowadzeniu kończyny w prawidłowym wzorcu ruchu, może sprzyjać odbudowie połączeń neuronalnych odpowiedzialnych za kontrolę chodu. Choć badania nadal trwają i wciąż potrzebujemy większych prób, dotychczasowe wyniki są bardzo obiecujące.
Korzyści dla pacjenta – aktywacja ciała i umysłu
Największą zaletą egzoszkieletu jest możliwość bezpiecznego i powtarzalnego treningu chodu, nawet u osób, które utraciły tę funkcję częściowo lub całkowicie. Pacjenci często podkreślają już samą wartość pionizacji – po tygodniach lub miesiącach spędzonych w łóżku uczucie stania jest dla wielu z nich ogromną ulgą i motywacją. Regularny trening w egzoszkielecie poprawia siłę mięśni, zwiększa zakres kontroli nad kończynami i wspiera pracę układu krążenia oraz oddechowego. Dodatkowo ruch w prawidłowym, wyrównanym wzorcu może zmniejszać ryzyko powstawania przykurczów i dolegliwości bólowych. W wielu przypadkach egzoszkielet daje też impuls psychiczny – poczucie postępu i realnej możliwości chodzenia często zmienia nastawienie do rehabilitacji i zwiększa zaangażowanie pacjenta.
Korzyści dla fizjoterapeuty – więcej terapii, mniej obciążenia
Z punktu widzenia fizjoterapeuty egzoszkielet jest narzędziem, które pozwala przeprowadzić intensywny trening chodu bez nadmiernego obciążenia własnego ciała. Tradycyjna nauka chodu u pacjentów z dużymi deficytami ruchu wymaga często asekuracji w kilku osobach, ciągłego podtrzymywania tułowia, kontroli kolan oraz przenoszenia ciężaru. Egzoszkielet wykonuje część tej pracy za terapeutę, co pozwala skupić się na jakości ruchu, ustawieniu miednicy, przenoszeniu ciężaru czy pracy rąk. Dzięki systemom monitorowania parametrów można jednocześnie szybko ocenić postęp – urządzenie rejestruje liczbę kroków, tempo, siłę wspomagania, a nawet aktywność mięśni. Tego typu dane ułatwiają planowanie terapii i dobór obciążeń, a także zwiększają bezpieczeństwo całej sesji.
Wady i ograniczenia – kiedy technologia ma swoje granice
Egzoszkielet, mimo wielu zalet, nie jest rozwiązaniem uniwersalnym. Jednym z głównych ograniczeń jest jego wysoka cena, która sprawia, że urządzenia dostępne są głównie w nowoczesnych klinikach prywatnych i nielicznych ośrodkach rehabilitacji neurologicznej. Nie każdy pacjent może też fizycznie z niego skorzystać – zbyt duża masa ciała, przykurcze lub deformacje nóg mogą uniemożliwić bezpieczne dopasowanie sprzętu. Terapia wymaga współpracy i koncentracji, dlatego u pacjentów z ciężkimi deficytami poznawczymi może być trudna do przeprowadzenia. Kolejnym ograniczeniem jest dostępność wykwalifikowanego personelu – praca z egzoszkieletem wymaga szkolenia, a nie wszystkie ośrodki dysponują odpowiednio przygotowanym zespołem. Warto też pamiętać, że choć egzoszkielet umożliwia naukę chodu, nie zastąpi pełnego programu rehabilitacji – jest jednym z narzędzi, które najlepiej sprawdza się jako element terapii, a nie jej całość.
Historie pacjentów – gdy technologia zmienia przebieg rehabilitacji
Zrobotyzowana orteza potrafi przynieść przełom tam, gdzie tradycyjna terapia daje jedynie niewielkie postępy. Wielu pacjentów opisuje pierwsze wejście do takiej konstrukcji wspierającej jako moment symbolicznego powrotu do sprawczości – po długim okresie spędzonym w pozycji leżącej mogą znów poczuć naturalną pionizację. W ośrodkach rehabilitacji neurologicznej często przytacza się historie osób po udarze, które dzięki intensywnemu treningowi w urządzeniu do wspomagania chodu zaczynały stawiać pierwsze samodzielne kroki znacznie wcześniej, niż zakładały standardowe prognozy.
Równie ważne są doświadczenia pacjentów po uszkodzeniach rdzenia kręgowego. Choć w ich przypadku pełny powrót do chodu nie zawsze jest możliwy, system robotyczny pozwala poprawić stabilizację tułowia, zwiększyć siłę mięśni i wpłynąć korzystnie na funkcjonowanie układu krążeniowego. Efekty te przekładają się na większy komfort życia na co dzień. Relacje pacjentów stają się dodatkową motywacją — pokazują, że dzięki nowoczesnej technologii i konsekwentnym wysiłkom rehabilitacja może otworzyć drzwi do możliwości, które wcześniej wydawały się poza zasięgiem.
Porównanie z terapią tradycyjną – dwa różne podejścia, jeden cel
Tradycyjna nauka chodu opiera się głównie na manualnym prowadzeniu pacjenta przez fizjoterapeutę. Terapeuta stabilizuje kolana, kontroluje ustawienie miednicy, dba o rytm kroków i równowagę. To metoda sprawdzona, ale bardzo wymagająca fizycznie i nie zawsze możliwa do przeprowadzenia z pacjentami o bardzo dużych deficytach siły czy stabilności. W takich przypadkach zrobotyzowana orteza zapewnia bezpieczeństwo i pozwala wykonywać ruchy, które byłyby zbyt trudne lub ryzykowne w warunkach klasycznej terapii.
Z kolei tradycyjna rehabilitacja ma przewagę tam, gdzie konieczna jest subtelna praca manualna, praca nad świadomością ciała czy korekta drobnych elementów postawy — tego żadna mechaniczna konstrukcja nie zastąpi. W praktyce najlepsze efekty osiąga się wtedy, gdy egzoszkielet jest jednym z narzędzi terapii, a nie jej jedynym elementem. Dzięki temu pacjent otrzymuje zarówno intensywny trening chodu w bezpiecznych warunkach, jak i pracę nad siłą, mobilnością oraz kontrolą nad ciałem poza urządzeniem.
Dla kogo egzoszkielet może być odpowiedni?
Pacjent może odnieść korzyści z terapii w robotycznym szkielecie, jeśli:
- ma trudności z chodzeniem po udarze, urazie rdzenia lub poważnym urazie ortopedycznym,
- jest w stanie współpracować i wykonywać polecenia terapeuty,
- może bezpiecznie obciążyć kończyny dolne,
- nie ma znacznych deformacji uniemożliwiających dopasowanie urządzenia,
- jego celem jest poprawa samodzielności i zwiększenie aktywności w pionie,
- tradycyjna terapia daje efekty, ale brakuje intensywnego treningu chodu.
Często po ocenie fizjoterapeuty okazuje się, że nawet pacjenci o dużych deficytach mogą bezpiecznie skorzystać z urządzenia do reedukacji chodu — pod warunkiem odpowiedniego dopasowania parametrów treningu.
Najczęstsze pytania pacjentów – praktyczne odpowiedzi
Pacjenci, którzy po raz pierwszy spotykają się z koncepcją egzoszkieletu, mają zwykle podobne wątpliwości. Wiele osób pyta, czy urządzenie „zmusza” nogi do chodzenia. W rzeczywistości system wspomagający ruch reaguje na inicjację ruchu przez pacjenta lub — w sytuacjach koniecznych — przejmuje część zadania, ale robi to płynnie i w sposób dostosowany do fazy chodu.
Inne częste pytanie dotyczy bezpieczeństwa. Konstrukcja ma liczne zabezpieczenia: kontrolę przeciążeń, czujniki ruchu i blokady, które zatrzymują pracę urządzenia, jeśli ruch wykonany jest nieprawidłowo. Pacjenci zastanawiają się również, czy trening boli. Sesje w egzoszkielecie nie powinny powodować bólu — jeśli taki się pojawia, terapia jest natychmiast przerywana i dostosowywana.
Wiele osób chce też wiedzieć, ile kroków wykonuje się w czasie sesji. W zależności od urządzenia i kondycji pacjenta może to być od kilkuset do nawet kilku tysięcy kroków, co znacznie przekracza możliwości klasycznej terapii prowadzonej manualnie.
Technologia, która realnie otwiera drzwi do większej samodzielności
Egzoszkielet, czyli nowoczesna, zrobotyzowana konstrukcja wspomagająca ruch, stał się jednym z najważniejszych narzędzi we współczesnej rehabilitacji neurologicznej i ortopedycznej. Pozwala na bezpieczną pionizację, intensywny i powtarzalny trening chodu oraz wspiera proces odzyskiwania samodzielności tam, gdzie tradycyjne metody są niewystarczające lub zbyt ryzykowne.
Nie zastępuje on jednak fizjoterapeuty ani klasycznej terapii — stanowi ich uzupełnienie. W połączeniu z pracą manualną, treningiem siłowym, ćwiczeniami równowagi i edukacją ruchową tworzy kompleksowy program, który daje pacjentom realną szansę na poprawę funkcji i jakości życia.
Egzoszkielety będą z każdym rokiem coraz lżejsze, bardziej dostępne i bardziej inteligentne. Już teraz odmieniają przebieg rehabilitacji, a w przyszłości mogą stać się standardowym wyposażeniem ośrodków, tak jak kiedyś bieżnie czy rowery rehabilitacyjne.